Coronavirus
Rubrica. CONSIGLI CONTRO IL COVID di Claudio Costantino. Episodio 4. L’Ascesa del vaccino (anti SARS-CoV-2)
di Claudio Costantino
Dal 15 Gennaio 2021 in poi ogni data sarà buona e considerata utile per il primo V(accination)-Day della Storia d’Italia del Terzo Millennio.
Per la prima volta nella storia recente si inizierà una campagna di vaccinazione di massa della popolazione per una virus nuovo (SARS-CoV-2) e per proteggersi(ci) da una malattia nuova che ancora non ha una cura reale e definita almeno da pubblicazioni scientifiche a supporto.
Di contro, numerosi degli oltre 160 candidati vaccini contro il SARS-CoV-2, e per la precisione almeno 6 hanno già ottenuto delle pubblicazioni scientifiche in alcune di quelle che sono ritenute le “Bibbie” della letteratura Scientifica Internazionale (Nature, Science, New England Journal of Medicine, Lancet,…) rendendo pubblici ed accessibili a tutti (purchè si conosca l’inglese e si mastichino tali dati) i risultati preliminari dei Trial (studi clinici) svolti sulla popolazione.
Ma rispondiamo ora ai principali dubbi sollevati dalla popolazione generale, e spesso da alcuni colleghi operatori sanitari che magari non operano in campo vaccinale, su una vaccinazione che di fatto è stata sviluppata a tempo di record (1 anno circa) per la storia della vaccinologia
- I test su farmaci e vaccini durano solitamente anni (5-10 in media). Come mai questo è durato così poco?
Il vaccino anti-SARS-CoV-2 è e probabilmente rimarrà un “unicum” nella storia dell’Umanità. Nel Corso dell’ultima Pandemia da virus influenzale (la “suina” del 2009-2010) era in effetti stato sviluppato un vaccino contro il sierotipo responsabile dell’influenza pandemia (denominato in termini tecnici da noi addetti ai lavori AH1N1pdm2009) ma partivamo dalla base ultra-decennale di storia della vaccinazione antinfluenzale con delle tecniche già di riconosciuta affidabilità, efficacia e sicurezza. Questa premessa in realtà calza a pennello anche per il vaccino contro il SARS-CoV-2, un virus si nuovo ma comunque simile per oltre il 70% al suo “gemello” SARS-CoV-1 nato del 2002 ed estintosi (eradicato) nel 2004. Quel virus aveva una mortalità molto maggiore del gemello (circa 5-6 volte tanto) ma scarse capacità di diffusione e rimase tendenzialmente confinato in Cina e in Asia dove fu bloccato grazie alle misure di isolamento e quarantena. Tuttavia, già a quel tempo fu subito sequenziato il genoma e fu subito individuata la proteina chiave perché il virus attaccasse le cellule delle vie respiratorie umane (la famosa “spike” che condivide con SARS-CoV-2) come target primario dei vaccini che iniziarono a svilupparsi. La tecnologia con l’mRNA ricombinante fu iniziata a studiare e testata già a quel tempo ed è la stessa che utilizzando due dei candidati vaccini più famosi e che per primi arriveranno in commercio (ovvero quello di ModeRna e di Pfizer). Altri candidati vaccini (ad esempio quello di AstraZeneca) usano l’adenovirus (ovvero un altro virus) vettore che porta il materiale genetico di SARS-CoV-2 (stessa tecnica usata con successo nel vaccino contro Ebola)
- Ci sono altri motivi a supporto di questa rapida escalation produttiva delle case Farmaceutiche?
Il primo è sicuramente uno sforzo scientifico ed economico senza precedenti nella storia dell’Umanità. Tutte le principali case produttrici di vaccini e non hanno capito l’importanza di un vaccino per uscire da una crisi sanitaria ed economica senza precedenti. Sono in sviluppo anche vaccini che verranno venduti a prezzo di costo a Paesi in via di sviluppo (quello con brevetto Cubano, quello di Oxford – AstraZeneca il cui costo dovrebbe essere di circa tre euro a dose) quindi anche il “complotto” economico delle case farmaceutiche di certo non è il motivo. Inoltre, sono ormai attive tecnologie anche produttive che permettono di produrre molti più vaccini in molto meno tempo. Infine, le principali Autorità Autorizzative (scusate la cacofonia) Statunitense ed Europea (ma anche UK come dirò poco dopo) hanno sviluppato procedure di emergenza per approvare la somministrazione del vaccino il prima possibile, sempre senza far venir meno il principio di sicurezza ed efficacia.
- La scelta della Gran Bretagna (UK) di iniziare prima la somministrazione è avventata?
No, per nulla. L’Ente Autorizzativo Britannico, non facendo parte UK della Comunità Europea, non deve sottostare alle tempistiche dell’European Medicine Agency (EMA, ovvero l’Ente Europeo suddetto). Il suo comitato di esperti, avendo valutato i dati del vaccino di Pfizer (che ricordo nei trial è stato già somministrato in doppia dose a oltre 45 mila persone dimostrando una efficacia tra il 90 ed il 97% e eventi avversi pari allo 0,5% ma di entità e frequenza simile alle persone che avevano fatto una iniezione di placebo avvero acqua e sale…), hanno ritenuto opportuno iniziare l’8 Dicembre. Il 9 Dicembre è arrivata l’autorizzazione dell’ente Autorizzativo Canadese e il 10 arriverà quella della Food and Drug Administration (USA). Questo sarà un grande vantaggio per l’Europa (la cui autorizzazione arriverà entro il 29 Dicembre) e di conseguenza per l’Italia che, è vero, inizieranno a vaccinare un mese dopo circa ma con dati non più su 45 mila persone ma su centinaia di migliaia di persone vaccinate nel Mondo già ad inizio Gennaio 2021
- Con che affidabilità le persone possono farsi vaccinare? Che effetti collaterali potrebbe avere un vaccino con tecnologie nuove, come quello ad mRNA, tra magari 5-10 anni?
Gli effetti collaterali delle vaccinazioni si dividono usualmente in “expected adverse events” (EAE) e in “unexpected adverse events” (UAE) e possono essere più o meno seri. Di norma gli effetti di un vaccino, quelli seri in particolare come le reazioni allergiche fino allo schock anafilattico si vedono in 30 minuti circa (il periodo normale di osservazione breve post vaccino) e sono gestibili dal Medico dell’Ambulatorio Vaccinale. Gli eventi attesi sono quelli consueti che si verificano e risolvono da soli di norma nelle 24/48 ore successive e sono classicamente il dolore/rossore/gonfiore al sito di iniezione, una lieve febbricola, un po’ di astenia e malessere. Gli eventi inattesi sono quelli differenti da questi (es. reazione orticarioide o altro) che si verificano entro i 30 giorni dal vaccino. Vanno segnalati e la loro segnalazione va fatta con dei moduli ad hoc. Non esistono invece eventi avversi a distanza di anni dal vaccino. Un vaccino con materiale genetico ricombinante del virus è sicuro al 100% come lo è per esempio il vaccino dell’Epatite B che si fa dal 1991 in tutto il mondo (a DNA ricombinante per la precisione) ed è stato somministrato a miliardi di persone (incluso il sottoscritto, sua moglie, i suoi figli, etc…) senza causare alcuna mutazione in OGM come qualche collega “buontempone” (o proprio scarso in materia) ha ipotizzato nei giorni scorsi. Quindi l’affidabilità sarà, come sempre per i vaccini, altissima ovvero al 100%
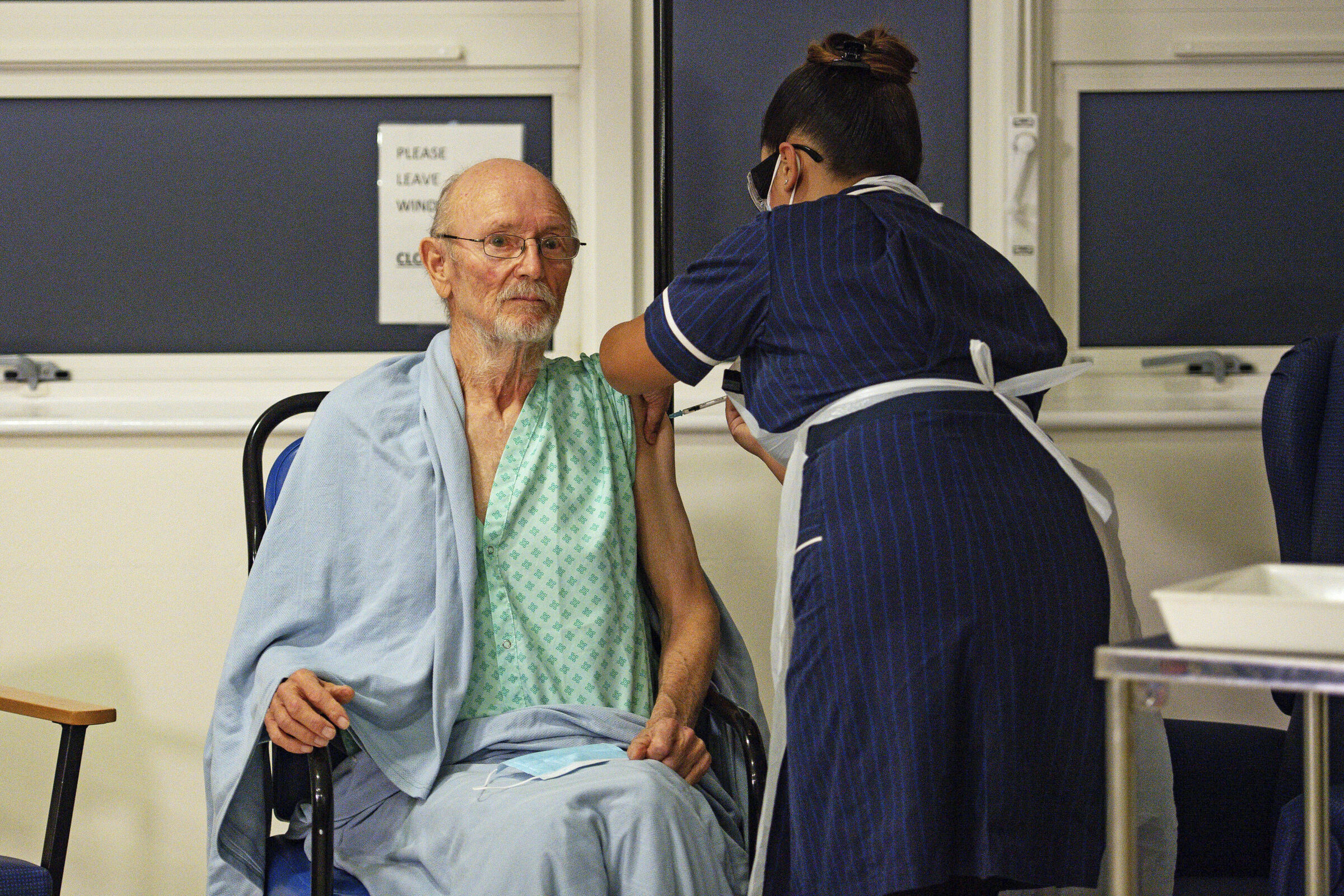
Bella notizia della Settimana 4 – 11 Dicembre 2020: Margaret Keenan (90 anni) e William Shakespeare (81 anni) sono la prima donna ed il primo uomo ad essere stati vaccinati nei Paesi Industrializzati (in UK nello specifico) con il vaccino anti-SARS-CoV-2. A loro seguiranno centinaia di migliaia di inglesi, canadesi, americani ed Europei nei prossimi mesi. E’ accaduto l’8 Dicembre, giorno dedicato all’Immacolata Concezione dalla Chiesa Cattolica. Per chi come me è credente e praticante non è un caso, per gli altri magari non è un caso ugualmente….
Cattiva notizia della Settimana 4 – 11 Dicembre 2020: Sentire ancora oggi colleghi poco esperti di vaccinazione che avevano detto pubblicamente a Febbraio che il SARS-CoV-2 era “poco più che una banale influenza” per poi ritrattare poco dopo, che oggi dichiarano che iniziare a vaccinare a Gennaio è “è davvero prematuro” quando in UK, Canada e USA hanno iniziato e stanno iniziando a vaccinare fa sorridere…ma mette anche un po’ di tristezza per l’impatto negativo che può avere sulla popolazione e sulla “esitazione” ad accettare il vaccino.
Claudio Costantino è medico chirurgo, specialista in Igiene e Medicina Preventiva, dottore di ricerca, professore aggregato in Igiene Generale e Applicata, Scienze Infermieristiche e Statistica Medica presso l’Università degli Studi di Palermo
Clicca qui per mettere “Mi piace” alla PAGINA OA PLUS
Clicca qui per iscriverti al GRUPPO OA PLUS
Crediti Foto: LaPresse






